Гастроэзофагеальная рефлюксная болезнь, резистентная к терапии ингибиторами протонной помпы
Гастроэзофагеальная рефлюксная болезнь, резистентная к терапии ингибиторами протонной помпы
В.О. Кайбышева, А.С. Трухманов, В.Т. Ивашкин
(ГОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова Росздрава»)
Gastroesophageal reflux disease, resistant to proton pump inhibitors
V.O. Kaybysheva, A.S. Trukhmanov, V.T. Ivashkin
Цель обзора. Обсудить факторы, способствующие формированию резистентности при лечении гастроэзофагеальной рефлюксной болезни (ГЭРБ), и возможные способы ее преодоления.
Основные положения. Лекарственная терапия ГЭРБ сфокусирована на изменении свойств рефлюктата в сторону снижения его объема и агрессивности с помощью таких классов препаратов, как антациды, алгинаты и ингибиторы секреции соляной кислоты. Однако на сегодняшний день частота клинической неэффективности лечения при ГЭРБ составляет 10-40%. Причинами резистентности к антисекреторной терапии являются недостаточная кислотосупрессия, слабокислый характер рефлюкса, дуоденогастроэзофагеальный рефлюкс, психологические особенности больных и др. Возможности лечения пациентов, сохраняющих симптомы ГЭРБ на фоне приема стандартной дозы ингибиторов протонной помпы (ИПП), заключаются в Правильном приеме препаратов, удвоении дозы ИПП, применении внутривенных лекарственных форм, комбинации антисекреторных средств из разных групп, добавлении к терапии препаратов, адсорбирующих компоненты желчи, влиянии на психоэмоциональный статус пациентов.
Заключение. Несмотря на значительный прогресс в лечении кислотозависимых заболеваний проблема резистентности значительной части больных ГЭРБ к антисекреторной терапии сохраняется.
Ключевые слова: гастроэзофагеальная рефлюксная болезнь, ингибиторы протонной помпы.
The aim of review.To discuss the factors, promoting development of resistance at treatment of gastroesophageal reflux disease (GERD), and possible means to overcome it.
Original positions. Pharmacological therapy of GERD is focused on change of refluxate properties besides decreasing of its volume and aggressive properties by such classes of drugs, as antacids, alginates and hydrochloric acid secretion inhibitors. However for today frequency of clinical resistance in GERD patients reaches 10-40%. The causes of resistance to antisecretory therapy are inadequate acid suppression, weakly acidic refluxes, duodenogastroesophageal reflux, psychological features of patients, etc. Potentials of treatment of the patients with sustained symptoms of GERD on a background of standard dose of proton pump inhibitors (PPI), include correction drug intake, doubling of PPI dose, application of intravenous forms, combination of antisecretory agents of different groups, addition to therapy of drugs, capable to adsorb bile components and modulation of psychoemotional status of patients.
Conclusion.Despite of significant progress in treatment of acid-related diseases the problem of resistance of significant part of GERD patients to antisecretory therapy is still actual.
Key words: gastroesophageal reflux disease, proton pump inhibitors.
Кайбышева Валерия Олеговна — клинический ординатор кафедры пропедевтики внутренних болезней лечебного факультета ГОУ ВПО ПМГМУ им. И.М. Сеченова Росздрава. Контактная информация для переписки: valeriakai@ mail.ru; 119991, Москва, ул. Погодинская, д. 1, стр. 1
Трухманов Александр Сергеевич— доктор медицинских наук, профессор кафедры пропедевтики внутренних болезней лечебного факультета ГОУ ВПО ПМГМУ им. И.М. Сеченова Росздрава. Контактная информация для переписки: 119991, Москва, ул. Погодинская, д. 1, стр. 1
Ивашкин Владимир Трофимович — доктор медицинских наук, академик РАМН, профессор, заведующий кафедрой и директор клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко
Оптимальным подходом к терапии любого заболевания считается воздействие на ключевое звено его патогенеза [41]. В основе обеих форм рефлюксной болезни лежат, в первую очередь, нарушения двигательной функции нижнего пищеводного сфинктера (НПС) и грудного отдела пищевода, обеспечивающие доступ агрессивных субстанций из желудка и двенадцатиперстной кишки в пищевод [18]. Однако в связи с тем, что на современном этапе не существует безопасных лекарственных препаратов, способных эффективно влиять на функционирование НПС, лекарственная терапия сфокусирована на изменении свойств рефлюктата в сторону снижения его объема и агрессивности с помощью таких классов препаратов, как антациды, алгинаты и ингибиторы секреции соляной кислоты [2, 3, 41].
Несмотря на то, что все из перечисленных классов препаратов имеют определенную эффективность в лечении гастроэзофагеалъной рефлюксной болезни (ГЭРБ), ни один из них не является панацеей для больных (см. таблицу) [41].
Ингибиторы протонной помпы (ИПП) — это препараты, подавляющие активность фермента Н+, К+ АТФазы, находящегося на апикальной мембране париетальной клетки и осуществляющего последний этап синтеза соляной кислоты. На сегодняшний день ИПП считаются наиболее эффективными и безопасными препаратами для лечения ГЭРБ [3]. В клинических исследованиях они постоянно демонстрируют наибольшую результативность в лечении эрозивного эзофагита и купировании ГЭРБ-ассоциированных симптомов [13]. Между тем в некоторых публикациях последних лет отмечается, что широкое внедрение тактики интенсивной антисекреторной терапии находится в определенном противоречии с отсутствием явной тенденции к снижению числа больных ГЭРБ и сопутствующих ей осложнений [1]. Только за 7-летний период (1997—2004 гг.) число пациентов, принимающих ИПП в двойной дозе, увеличилось на 50% [11]. Но даже на этом фоне более половины больных ГЭРБ не удовлетворены результатами лечения [10], а 36% [38] — 42% [27] нуждаются в приеме дополнительных препаратов для контроля над симптомами заболевания (рис. 1).
Общая частота случаев клинической неэффективности лечения больных ГЭРБ, выражающаяся частичным или полным сохранением имеющихся симптомов на фоне приема стандартных доз ИПП, составляет 10-40% [9, 10, 27, 38].
Согласно наблюдениям R. Fass и соавт., наиболее распространенной тактикой среди лечащих врачей при резистентности к терапии стандартной дозой ИПП является увеличение ее (обычно не сопровождающееся повышением эффективности) и переход на трех- и более кратный прием препарата. Для врача это более приемлемо, чем проведение дополнительных дорогостоящих исследований с целью выявления истинных причин, лежащих в основе неэффективности лечения [17].
Таким образом, несмотря на наличие в арсенале множества современных антисекреторных средств, пациенты продолжают испытывать тягостные симптомы заболевания, что приводит к самостоятельному увеличению ими дозы препаратов, их нерациональным комбинациям, значительному снижению качества жизни [38].
Кроме субъективной неудовлетворенности больных результатами лечения на фоне приема ИПП с каждым годом растет число осложнений ГЭРБ, таких как язвы, стриктуры, опухоли пищевода 11]. Исследователь кислотозависимых заболеваний G.N.J. Tytgat еще в 2003 г. отмечал, что 20-летний опыт применения ингибиторов секреции кислоты в желудке не привел к исчезновению цилиндрической метаплазии пищеводного эпителия [1]. Эту точку зрения разделяет Т. Frieling, указывающий на рецидивирование ГЭРБ у 90% больных после отмены ИПП [1, 18]. По данным R. Carlsson и соавт., без проведения поддерживающей терапии рецидив клинической симптоматики эрозивного эзофагита наблюдается почти в 92% случаев [9].
Сравнительная эффективность лекарственных препаратов, применяемых для лечения ГЭРБ
|
Класс препаратов |
Позитивные эффекты |
Негативные эффекты |
|
Антациды |
Быстрое начало действия, эффективное купирование симптомов |
Малая продолжительность действия, неэффективность в лечении повреждений слизистой оболочки, нарушение опорожнения кишечника |
|
Н2-блокаторы< |
Эффективное купирование симптомов, возможность приема по требованию |
Тахифилаксия, недостаточная эффективность в отношении заживления слизистой оболочки |
|
ИПП |
Выраженная кислотосупрессия, заживление повреждений слизистой оболочки, эффективное купирование симптомов, отсутствие тахифилаксии |
У некоторых ИПП отсроченное начало действия, сложная фармакокинетика, необходимость приема пищи для достижения максимального эффекта |
|
Прокинетики |
Патофизиологическое лечение |
Небольшая эффективность, наличие побочных эффектов |
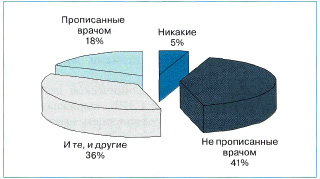
Рис. 1. Препараты, принимаемые пациентами с ГЭРБ (1009 человек) в течение 30 дней по данным «The 2000 Gallup Study of Consumers'Use of Stomach Relief Products»
Первоначальный энтузиазм в отношении возможности лечения ГЭРБ с применением все более мощных антисекреторных препаратов на сегодняшний день уменьшился [5]. А клиническая резистентность значительного процента пациентов к проводимой терапии стала одной из главных проблем среди клиницистов [27, 38].
Терапия ГЭРБ преследует следующие цели: быстрое купирование симптомов и улучшение качества жизни, заживление эрозий, предотвращение рецидивов и развития осложнении [4, 41]. В соответствии с этим резистентными к ИПП было предложено считать «пациентов с отсутствием полного заживления слизистой оболочки пищевода и/ или удовлетворительного купирования симптомов после проведения полного курса лечения стандартной (один раз в сутки) дозой ИПП» [16].
В качестве этиологических факторов, приводящих к неэффективности применяемых средств у больных ГЭРБ, рассматривается несколько причин. Одни из них являются достаточно распространенными и клинически значимыми, другие существуют как гипотезы, требующие доказательств. Наиболее распространенной клинически важной причиной является недостаточная приверженность больных к лечению вследствие длительности существующих схем терапии (не менее 4 нед) и высокой стоимости препаратов. Так, согласно данным «The 2000 Gallup Study of Consumers' Use of Stomach Relief Products» [38], только 55% пациентов принимали ИПП в течение 4 нед, а по данным A.F. Barrison и соавт. в 37% случаев этот срок составил 12 дней в месяц при должном ежедневном приеме [5, 7].
В крупном популяционном исследовании [26] авторы продемонстрировали, что на соблюдение предписанных врачом рекомендаций влияют прежде всего наличие и тяжесть симптомов: пациенты обычно продолжают прием препарата лишь пока испытывают проявления недуга. Другими факторами, определяющими приверженность к лечению, являются знание основ патогенеза заболевания, сопутствующая терапия, вкус и консистенция принимаемого препарата, побочные эффекты, возраст, социально-экономический статус, мотивация больного [16]. Безусловно, выполнение рекомендаций врача, в том числе по соблюдению диеты, нормализации массы тела, следует считать фундаментом успешной терапии.
Время приема также имеет важное значение для некоторых представителей данной группы препаратов, так как значительно влияет на достижение желаемых результатов [16]. В исследовании по изучению зависимости эффективности омепразола и лансопразола от времени приема было установлено, что назначение препаратов до завтрака позволяло значительно лучше контролировать уровень желудочного рН нежели их прием без последующего употребления пищи [24]. Тем не менее, согласно исследованию A.F. Barrison и соавт., более 70% врачей первичного звена предписывают ИПП без связи с приемом пищи или перед сном [7]. По данным N.T. Gunaratnam и соавт., лишь 46% из 100 пациентов с персистирующими симптомами ГЭРБ принимали препарат в оптимальное время [21]. Другое исследование выявило, что только 27% больных принимают ИПП правильно, т. е. за 30 мин до еды, и всего 9,7% — до первого приема пищи [34]. Еще одним фактором, неблагоприятно влияющим на приверженность к терапии, является возобновление симптомов ГЭРБ после периода полного благополучия на фоне применения ИПП [16].
При отсутствии эффекта от проводимого лечения вышеперечисленные факторы должны быть оценены, в первую очередь, еще до проведения дополнительных исследований [16].
Одной из главных целей в терапии является заживление эрозий. И хотя эрозивный эзофагит в сравнении с неэрозивной формой ГЭРБ (НЭРБ) достаточно хорошо поддается лечению ИПП, тем не менее у части пациентов с эрозивным эзофагитом не удается достичь устранения повреждений слизистой. Так, согласно нашим данным, через 4 нед терапии с применением ИПП заживление эрозий пищевода наблюдалось в 74% случаев, через 8 нед — в 96% [4]. В другом исследовании при использовании пяти различных ИПП к 8-й неделе лечения эти показатели составили от 81% (омепразол 20 мг однократно утром) до 86% ( эзомепразол 40 мг однократно утром) [42]. Причем было показано, что чем тяжелее степень эзофагита, тем хуже он поддается лечению (процент больных, резистентных к проводимой терапии, коррелирует с тяжестью заболевания). Так, по наблюдениям Y. Yuan и соавт., у 40 и 51% больных с эзофагитом соответственно с С и D степенью по Лос-Анжелесской классификации не удалось достичь заживления эрозий к 4-й неделе лечения, а к 8-й неделе 18 и 27% пациентов сохранили резистентность к проводимой терапии [45].
Согласно правилу Белла [8], для успешного заживления слизистой оболочки пищевода при эрозивном эзофагите необходимо поддерживать рН в пищеводе на уровне выше 4,0 в течение 16—24 ч в сутки [26]. К сожалению, доступные на сегодняшний день препараты не всегда отвечают этим требованиям.
Уровень кислотосупрессии, достигаемый препаратами из группы ИПП, был оценен в исследовании Y. Yuan и соавт. с помощью 24-часовой рН-метрии, когда на фоне 5—8 дневного приема ИПП в стандартной дозе здоровыми добровольцами были обнаружены периоды снижения рН в желудке <3, длительность их составила 27,8— 44,1% суток [43]. Также был исследован двойной режим дозирования (ИПП принимались 2 раза в сутки на протяжении 5—8 дней): снижение рН <4 наблюдалось в течение 15—36%, <3 — в течение 5—28% от времени измерения [44].
Таким образом, была констатирована своего рода несостоятельность ИПП в обеспечении достаточной для заживления слизистой оболочки пищевода кислотосупрессии. Это объясняется особенностями фармакокинетики доступных на сегодняшний день ИПП, а именно коротким периодом полувыведения препаратов из плазмы крови (1—2 ч), что приводит к отсутствию лекарственного контроля за уровнем секреции соляной кислоты в желудке, особенно после полуночи: доза препарата, принятая перед ужином, утрачивает свое действие в среднем через 5 ч [31]. Поэтому внутрижелудочный уровень рН может оставаться <4 более трети времени сна, что усугубляется увеличением числа эпизодов рефлюкса в ночное время у большинства пациентов в связи с горизонтальным положением.
Такие ночные периоды снижения уровня рН <4, длительностью более 1 ч на фоне терапии ИПП принято обозначать термином «ночные кислотные прорывы» [17]. Указанный феномен, согласно данным PL. Peghini и соавт., наблюдается у 75% обследуемых (пациентов с ГЭРБ и здоровых добровольцев), принимающих ИПП 2 раза в сутки [33], однако у больных рефлюксной болезнью в связи с увеличенным количеством эпизодов преходящего расслабления НПС периоды ночного снижения внутрижелудочного рН приводят к более тяжелому течению заболевания, ночным симптомам, нарушениям сна, развитию осложнений [31].
Еще одна особенность ИПП заключается в ускорении их элиминации из плазмы крови у людей с мутацией в гене CYP 2С19, кодирующем изофермент 2С19 цитохрома Р450, который осуществляет метаболизм ИПП в печени. У таких пациентов, называемых «быстрыми метаболизаторами», наблюдается высокая частота неэффективности терапии вследствие того, что метаболиты ИПП не проявляют фармакологической активности. Так, в исследовании Т. Furuta и соавт. было показано, что «быстрые метаболизаторы» с тяжелым эрозивным эзофагитом на фоне приема лансопразола в дозе 30 мг демонстрировали чрезвычайно низкую (16,7%) частоту заживления эрозий [19]. И хотя данный фактор имеет ограниченное клиническое значение в развитии резистентности к проводимой терапии, но в случае тяжелого эрозивного эзофагита, не поддающегося лечению, особенности метаболизма ИПП должны быть оценены [17].
Кроме того, даже достижение требуемого уровня кислотосупрессии в желудке и успешное лечение воспалительных и эрозивных изменений слизистой пищевода не всегда сопровождаются исчезновением симптомов заболевания. Иными словами, эффективность ИПП в отношении лечения повреждений слизистой оболочки значительно превышает их способность к избавлению от изжоги и других симптомов ГЭРБ [3, 41]. Причины такой диссоциации между морфологическим излечением и отсутствием клинического улучшения не вполне ясны. Известно, что достигаемый при применении ИПП уровень рН >3,5—4 предотвращает каталитическое превращение пепсиногена в пепсин, и соответственно протеолиз, в результате чего создаются благоприятные условия для репарации слизистой пищевода [41]. Тем не менее желудочное содержимое с 4<рН<7, являющимся своеобразной целью терапии (согласно правилу Белла [8]) в действительности все еще является кислым, что, возможно, и объясняет частое сохранение симптоматики на фоне приема ИПП [41]. Вероятно поэтому около 15% обследуемых продолжают испытывать изжогу даже после заживления эрозий [29]. Однако в связи с тем, что больные эрозивным эзофагитом составляют лишь около 30% от общего числа пациентов с ГЭРБ, представляется очевидным, что в группе лиц, резистентных к терапии, доля эрозивного эзофагита невелика [16, 17].
При неэрозивной форме ГЭРБ частота случаев резистентности к проводимой терапии значительно выше, чем при эрозивной (рис. 2), хотя есть мнение, что неэрозивные формы болезни по сравнению с эрозивными требуют более низких доз ИПП и меньшей продолжительности лечения [5]. Так, при оценке эффективности применения ИПП в стандартной дозе к 4-й неделе лечения показано, что около 70—80% больных эрозивным эзофагитом отмечают улучшение самочувствия и исчезновение симптомов, в то время как при НЭРБ эффект от лечения на 30% ниже [16].
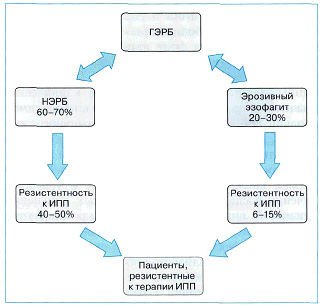
Рис. 2. Частота клинической неэффективности лечения больных ГЭРБ стандартной дозой ИПП в зависимости от формы болезни
Итак, как установлено, около 40—50% пациентов с НЭРБ продолжают испытывать симптомы заболевания на фоне терапии стандартной дозой ИПП [16]. Неэффективность терапии в половине случаев можно объяснить, основываясь на результатах 24-часовой рН-метрии, при которой лишь у 50% больных с НЭРБ приступы загрудинных болей и изжоги коррелируют с патологическими гастроэзофагеальными рефлюксами [13], остальные 50% имеют нормальные показатели экспозиции соляной кислоты в слизистой оболочке пищевода [5]. Из них лишь около 40% пациентов демонстрируют статистически достоверную корреляцию времени регистрации рефлюксов, имеющих физиологический характер (рН пищевода >4), с возникновением симптомов (позитивный индекс симптома). Это больные с так называемым «гиперсенситивным пищеводом», характеризующимся возникновением классических симптомов ГЭРБ в ответ на физиологические воздействия рефлюктата, по-видимому, вследствие снижения порога чувствительности рецепторов слизистой пищевода к соляной кислоте [13]. Таким образом, хотя в основе возникновения симптомов как при НЭРБ, так и при эрозивном эзофагите лежит рефлюкс содержимого из желудка, механизм развития симптомов несколько отличается [4]: при эрозивном эзофагите наблюдается длительная экспозиция агрессивного кислого содержимого в пищеводе, тогда как при НЭРБ чаще всего имеет место незначительное отклонение рН от физиологической нормы, а генез основной клинической симптоматики связывают с большей чувствительностью пищеводной слизистой [131.
В исследованиях Н. Miwa и соавт. выявлено, что пациенты с НЭРБ имеют более низкий порог чувствительности к боли в сравнении с группой контроля и даже с больными эрозивным эзофагитом и пищеводом Баррета [28]. В другом исследовании была показана повышенная восприимчивость больных с НЭРБ к перфузии солевых растворов в сравнении с больными эрозивным эзофагитом, что позволило авторам сделать предположение о гиперчувствительности пищевода при НЭРБ, не ограничивающейся только кислотными стимулами [30]. Н. Reddy и соавт., К.С. Trimble и соавт. обнаружили гиперчувствительность пищевода к механическим и термическим (горячее) раздражителям у больных с НЭРБ [36, 39]. Становится очевидно, что при данной форме ГЭРБ симптомы болезни возникают как в ответ на физиологический слабокислый рефлюкс, так и на другие триггерные факторы (механические, термические, химические), в связи с чем применение ингибиторов секреции соляной кислоты, обеспечивающих поддержание рН на уровне слабокислых значений (рН 3,5—4), у пациентов с НЭРБ далеко не всегда может сопровождаться клиническим улучшением.
Кроме слабокислого рефлюкса причиной неэффективности ИПП может быть преобладание в рефлюктате содержимого двенадцатиперстной кишки с преимущественно щелочной средой, когда изжога и другие симптомы ГЭРБ возникают в результате действия на слизистую оболочку пищевода компонентов желчи и панкреатических ферментов [5]. Известно, что рефлюктат имеет в основном кислотный характер лишь у 50% больных ГЭРБ, тогда как в 39,7% случаев имеет место кислотный рефлюкс с желчным компонентом и в 10,3% — желчный рефлюкс [4].
Компоненты дуоденального содержимого, повреждающие слизистую оболочку пищевода, представлены желчными кислотами, лизолецитином и трипсином. Из них наиболее хорошо изучена роль желчных кислот, которым, видимо, принадлежит главная роль в патогенезе повреждения пищевода при дуоденогастроэзофагеальном рефлюксе (ДГЭР). Обследование J. Tack и соавт. [37] 65 пациентов с рефрактерной изжогой и другими проявлениями ГЭРБ, сохраняющимися на фоне приема ИПП, показало, что значительная часть симптомов у таких больных ассоциирована именно с рефлюксом компонентов желчи в пищевод, что было верифицировано системой Билитек (метод суточного пищеводного мониторирования билирубина с помощью волоконно-оптического спектрофотометра «Bilitec 2000»), при этом патологическим желчным рефлюксом считается присутствие билирубина в пищеводе на протяжении не менее 0,14% от общего времени регистрации (Vaezi M.F., Richter J.E., 1999).
Еще одной причиной отсутствия ответа на терапию антисекреторными препаратами является ошибочное включение в группу НЭРБ пациентов с функциональной изжогой, у которых характерные для ГЭРБ симптомы вовсе не связаны с эпизодами рефлюкса в пищевод [5, 13]. Известно, что около 31,5% больных с диагнозом НЭРБ жалуются на изжогу и другие пищеводные проявления ГЭРБ, однако демонстрируют нормальные значения показателей внутрипищеводного рН, отсутствие корреляции симптомов с рефлюксами и резистентность изжоги к терапии ИПП (так называемая «функциональная изжога») [13]. Согласно данным «The Rome III Committee for Functional Esophageal Disorders» [13, 25], пациенты с функциональной изжогой представляют отдельную нозологическую форму, не относящуюся к ГЭРБ. Это наиболее сложная группа больных в плане патогенетического объяснения имеющихся у них изменений. Механизмы, лежащие в основе возникновения симптомов у данных лиц, активно изучаются, большинство проведенных исследований демонстрируют гиперсенситивность пищевода к химическим, механическим и электрическим стимулам, но не к кислотному рефлюксу [17].
Возможности по преодолению резистентности к терапии у пациентов с ГЭРБ
При возникновении проблемы резистентности к проводимой терапии в первую очередь необходимо исключить влияние субъективных факторов, таких как несоблюдение больным рекомендаций по изменению образа жизни и приему лекарств, а также неадекватное назначение препаратов лечащим врачом [17, 34].
Немедикаментозные методы
Следует вернуть понимание важности изменения образа жизни, главным образом среди лечащих врачей. Так, по сведениям «The 2000 Gallup Study of Consumers' Use of Stomach Relief Products», лишь 55% пациентов были проинформированы своими врачами о необходимости избегать приема в пищу определенных продуктов, 37% — о влиянии кофеина и стрессов и только 36% знали о роли снижения массы тела [38]. Больным нужно сообщать, что прием томатов, цитрусовых, шоколада и кофеина, специй, алкогольных напитков провоцирует усиление изжоги более чем в 50% случаев [38]. Известно также, что лишь подъем головного конца кровати и снижение массы тела уже приводят к значительному улучшению самочувствия больных ГЭРБ [17].
Существенную пользу могут принести регулярные образовательные беседы с пациентами, разъясняющие механизмы развития заболевания и необходимость длительного постоянного приема препаратов с целью надежного купирования симптомов и предупреждения осложнений [17].
Очень важно правильно назначать препарат — строго до приема пищи (оптимально за 30 мин до завтрака) с учетом того, что ИПП наиболее эффективны в период активации париетальных клеток в ответ на употребление пищи. Кроме того, их прием не следует сочетать по времени с Н2-гистаминоблокаторами, простагландинами или другими антисекреторными агентами, которые, как показано в исследованиях на животных, значительно снижают действие ИПП [41].
Лечение пациентов с резистентной НЭРБ
Несмотря на то что пациенты с НЭРБ в целом характеризуются сравнительно худшим ответом на терапию ИПП, чем больные эрозивным эзофагитом, данная группа препаратов остается наиболее эффективной в лечении НЭРБ [13, 34]. Причем пациенты с НЭРБ в отличие от таковых с эрозивным эзофагитом одинаково хорошо отвечают на терапию как в полной, так и в половинной дозе ИПП [14], а также на прием препаратов по требованию [3, 13, 34], что оказывается вполне приемлемым в случаях, когда у этих больных не требуется эпителизации язв и эрозий и предупреждения осложнений [3].
При неполном контроле над симптомами на фоне однократного приема ИПП рекомендовано добавление к терапии антацидов и алгинатов [34].
В случае неэффективности терапии в режиме однократного приема ИПП в течение 4 нед показано удвоение дозы принимаемого препарата, что, по данным R. Fass и соавт., приводит к облегчению симптоматики у 22—26% больных [15]. Вместе с тем, согласно Vevey NERD Consensus Group, не установлено, что переход на двойной режим дозирования ИПП при НЭРБ (в отличие от эрозивного эзофагита) имел бы большую клиническую эффективность, чем однократный прием [34]. При неэффективности лечения пациентов с НЭРБ следует продолжать прием препарата (один или два раза в сутки — по усмотрению врача) до 12 нед [34]. При отсутствии в течение данного периода положительных результатов в виде купирования ГЭРБ-ассоциированных симптомов необходимо подтвердить наличие кислотного рефлюкса с помощью объективных методов исследования (24-часовая рН метрия, импедансометрия ) [17, 34].
Для лечения пациентов с сохраняющимися симптомами, у которых при рН-метрии не обнаруживаются патологические рефлюксы, возможно применение так называемых «модуляторов боли», таких как трициклические антидепрессанты, ингибиторы обратного захвата серотонина [23]. Полагают, что эти препараты оказывают свое действие на висцеральную гиперчувствительность путем влияния на центральную нервную систему (ЦНС) и чувствительные нервные волокна. Рекомендуется их использование в дозах, не влияющих на психологический статус пациента [17].
Лечение пациентов с резистентным эрозивным эзофагитом
В случае неэффективности лечения с применением ИПП первого поколения (омепразола, лансопразола), характеризующихся медленным началом и недостаточной выраженностью действия, целесообразно перейти на ИПП последующих поколений (эзомепразол, рабепразол), обладающих более выраженной антисекреторной активностью [5].
При эрозивных формах ГЭРБ возможно назначение коротких курсов внутривенных форм ИПП (омепразол, лансопразол, пантопразол, эзомепразол), преимуществами которых являются быстрое достижение антисекреторного эффекта и более высокая концентрация препарата в крови [5].
Наиболее распространенной тактикой при незаживающих эрозиях является повышение суточной дозы за счет перехода на двухразовый прием. Такой режим позволяет снизить частоту резистентных форм ГЭРБ с 10-40 до 5-15% [5, 40]. Причем разделение дозы препарата на два приема — перед завтраком и перед ужином (но не перед сном) обеспечивает больший клинический эффект, чем прием полной суточной дозы ИПП однократно перед завтраком. Эффективность дальнейшего увеличения дозы препаратов не подтверждена научными исследованиями [17].
Добавление к терапии Н2-гистаминоблокаторов на первых порах действительно приводит к быстрому купированию изжоги у большинства пациентов [12]. Однако в связи с часто развивающейся толерантностью к данной группе препаратов уже через неделю применения у многих больных не обнаруживается разницы в эффективности кислотосупрессии между приемом ИПП дважды в день и их приемом в сочетании с Н2-блокаторами [12, 17]. Тем не менее у пациентов с эрозивным эзофагитом и продолжающимся на фоне приема двойной дозы ИПП кислым рефлюксом (особенно в ночное время) добавление вечернего приема Н2-блокаторов в схему терапии признано на сегодняшний день возможной комбинацией [5].
Лечение при дуоденогастроэзофагеальном рефлюксе
Доминирование компонентов желчи в пищеводном рефлюктате вынуждает корректировать общепринятые схемы лечения ГЭРБ. Следует принимать во внимание, что при наиболее часто встречающемся смешанном рефлюксе назначение ИПП обеспечивает клинический эффект как вследствие подавления собственно кислотопродукции, так и за счет уменьшения общего объема желудочного секрета, что соответственно ведет к уменьшению объема рефлюктата.
В случае ДГЭР могут быть назначены в различных комбинациях (в том числе в сочетании с ИПП) следующие препараты: антациды, прокинетики, урсодезоксихолевая кислота, холестирамин, сукральфат. При наличии билиарного рефлюкса целью назначения антацидов служит не только нейтрализация соляной кислоты, но и адсорбция желчных кислот и лизолецитина, а также повышение устойчивости слизистой оболочки к действию повреждающих агрессивных факторов [1].
Основанием для применения урсодезоксихолевой кислоты служит ее цитопротективный эффект. Вытеснение пула гидрофобных желчных кислот и, вероятно, предотвращение индуцированного ими апоптоза эпителиоцитов ведут к редукции клинической симптоматики и эндоскопических признаков повреждения слизистой оболочки желудка и пищевода [32].
Стратегии терапии в ближайшем и отдаленном будущем
Большинство исследователей данной проблемы концентрируют внимание на двух приоритетных направлениях: 1) разработка препаратов, эффективно влияющих на функцию нижнего пищеводного сфинктера, в частности, уменьшающих число его преходящих расслаблений, и 2) дальнейшее совершенствование антисекреторных средств [5, 17].
Разработка прокинетиков, влияющих на функцию НПС
Имеющиеся на сегодняшний день прокинетики имеют низкую эффективность в отношении влияния на НПС и значительно выраженные побочные эффекты, делающие их использование при ГЭРБ бесполезным. Так, хотя цисаприд, агонист 5-НТ4-рецепторов, в клинических исследованиях демонстрировал сравнительно высокую эффективность в купировании изжоги по сравнению с Н2-гистаминоблокаторами [6], он был значительно менее эффективен, чем ИПП [20]. Кроме того, указанный препарат может вызвать удлинение интервала Q—T и даже жизнеугрожающие нарушения сердечного ритма. По этой причине, несмотря на то, что цисаприд обладает наилучшими прокинетическими свойствами среди препаратов своей группы, он в настоящее время не рекомендуется для применения у больных ГЭРБ [41].
Метоклопрамид, антагонист допаминовых рецепторов, при проведении клинических исследований показал низкую эффективность в купировании симптомов и лечении эзофагита в сравнении с Н2-гистаминоблокаторами [22]. Проникновение метоклопрамида через гематоэнцефалический барьер и развитие большого количества побочных эффектов со стороны ЦНС также существенно ограничивают применение данного препарата при ГЭРБ [5, 35].
Еще одним антагонистом допаминовых рецепторов, который в отличие от метоклопрамида не проникает через гематоэнцефалический барьер и характеризуется лучшей переносимостью, является домперидон, однако эффективность его влияния на НПС невелика [35].
баклофен — агонист b-рецепторов гамма-аминомасляной кислоты, который, как показали клинические исследования, уменьшает частоту транзиторных расслаблений НПС на 40—60%, уменьшает количество эпизодов рефлюкса на 43%, увеличивает базальное давление в НПС, способствует опорожнению желудка и значительно уменьшает симптомы, связанные с эпизодами рефлюксов [5, 17]. Однако, несмотря на некоторое улучшение со стороны ГЭРБ-ассоциированных симптомов, особенно при наличии сопутствующих дуодено-гастральных рефлюксов, прием баклофена у 40% обследуемых сопровождался повышенной утомляемостью, тошнотой, сонливостью, спутанностью сознания, тремором, депрессией и другими серьезными побочными эффектами, что значительно ограничивает его использование [41]. В настоящее время усилия ученых направлены на разработку прототипов баклофена, обладающих меньшими побочными реакциями [41].В регуляции моторики желудочно-кишечного тракта усиленно изучается влияние серотонина. Тагасерод, являющийся частичным агонистом серотониновых 5-НТ4-реценторов в ЖКТ, с успехом применяется при лечении запоров у пациентов с синдромом раздраженного кишечника. Серотонин эффективно стимулирует перистальтические сокращения кишечника и моторику желудка, в связи с чем использование агонистов серотониновых 5-НТ4-рецепторов в лечении ГЭРБ считается потенциально возможным. Проведенные исследования говорят о снижении частоты преходящих расслаблений НПС у пациентов, принимающих тагасерод. Однако серотонинергические нервные волокна широко распространены в пределах различных органов, что приводит к развитию большого количества побочных эффектов при приеме препаратов данного класса, что отражает их неспецифичность. В частности, прием тагасерода ассоциирован с повышенным риском инфаркта миокарда, что делает его использование в лечении ГЭРБ невозможным [41].
Таким образом, прежде чем прокинетики смогут быть рекомендованы к применению у больных ГЭРБ, необходима разработка препаратов, более специфично влияющих на верхние отделы ЖКТ, а также имеющих большую продолжительность действия [41].
Оптимизация фармакокинетических свойств антисекреторных препаратов
Перспективной задачей ближайшего будущего является разработка и внедрение новых лекарственных форм ингибиторов Н+, К+ АТФазы, обладающих такими свойствами, как быстрое освобождение и соответственно быстрое начало действия (что позволит эффективно применять ИПП в режиме «по требованию»), пролонгированное всасывание в тонкой кишке и длительный период полу выведения из плазмы крови. Речь идет о создании многослойной таблетки, обеспечивающей порционное освобождение, последовательное всасывание препарата в тонкой кишке, а значит, длительное сохранение его необходимой концентрации в крови [5].
Активно продолжается разработка новых поколений ИПП с более длительным (3,6—9,3 ч) периодом полужизни в крови (илапразол,тенатопразол) [5]. Так, однократный прием тенатопразола в дозе 40 мг в клинических исследованиях демонстрировал сравнимую с эзомепразолом эффективность кислотосупрессии в дневное время, однако его действие в отношении поддержания уровня рН>4 было заметно выраженнее в ночные часы, чем при приеме той же дозы эзомепразола. Кроме того, показано, что при отмене тенатопразола его влияние сохраняется еще в течение 5 дней. Вместе с тем, согласно современным исследованиям, тена-топразол не оказался более эффективным, чем доступные на сегодняшний день ИПП.
К препаратам с пролонгированным действием относится также AGN 201904-Z — кислотоустойчивая медленно всасывающаяся форма предшественника омепразола, которая превращается в активную форму при попадании в системный кровоток. Однократный прием препарата обеспечивает пролонгированное нахождение AGN 201904-Z в плазме крови, вследствие чего продолжительность его влияния на вновь активируемые протонные каналы увеличивается. Указанные особенности обеспечивают поддержание рН на уровне >4 в среднем около 24 ч [4].
Новой группой антисекреторных средств являются конкурентные по отношению к К+ ингибиторы секреции соляной кислоты, которые действуют на К+-связывающий регион Н+, К+ АТФазы [5]. Данная группа препаратов в отличие от ИПП не требует перехода в активную форму, полный эффект от их применения отмечается уже после первого приема. Отдельные представители этого класса препаратов (сорапразан, ревапразан) находятся на стадии клинических испытаний [5].
Инновации
Другая многообещающая область — разработка специфично влияющих на пищевод «модуляторов боли». Данные препараты могут быть особенно полезны у больных, у которых резистентность к терапии обусловлена слабокислыми рефлюксами, растяжением стенки пищевода, присутствием в рефлюктате желчи, пепсина и других компонентов, содержание которых не зависит от приема антисекреторных препаратов [17]. Новые исследования в области разработки «модуляторов боли» сосредоточены на механизмах пищеводной гиперчувствительности, заключающихся, в частности, в чрезмерной восприимчивости центральной и периферической нервных систем к иптраэзофагеальным стимулам. В настоящее время изучаются препараты висцеральной аналгезии: к-агонисты, нейрокинин-антагонисты (NK1 и NK2), антагонисты N-метил-D-аспартатных рецепторов [41]. Так, известно, что антагонисты 5НТ (5-гидрокситрип-таминовых рецепторов) 3-го типа и агонисты 5НТ 4-го типа (NMDA) путем влияния на рецепцию и трансмиссию болевых импульсов серотонинергическими нервными волокнами демонстрируют способность к повышению болевого порога [17].
Кроме того, обнаружено, что фосфорилирование NMDA-рецепторов, экспрессируемых в нейронах заднего рога спинного мозга, приводит к увеличению площади рецепции афферентных импульсов, что может лежать в основе повышенной восприимчивости болевых стимулов от интерорецепторов желудочно-кишечного тракта. Следовательно, потенциальной возможностью к снижению центральной гиперчувствительности может стать блокирование NMDA рецепторов в спинном мозге [17].
Изучаются также другие пути влияния на болевую импульсацию, такие как воздействие на ваниллоид-рецепторные ионные каналы, кислоточувствительные ионные каналы, Р2Х-пуринорецепторы, холецистокининовые рецепторы (CCR), рецепторы брадикинина и простагландинов, рецепторы глутамата, периферические опиоидные рецепторы и др. [41 ]. Наибольший практический интерес представляют агонисты периферических опиоидных рецепторов, так как они способны обеспечивать висцеральную аналгезию без проникновения через гематоэнцефалический барьер [17].
Перспективной областью считается изучение тахикининов, экспрессируемых чувствительными нейронами в спинном мозге. Тахикинины представлены субстанцией Р, нейрокининами А и В, нейропептидом К. У пациентов, резистентных к ИПП, антагонисты тахикинина могут быть использованы в будущем с целью висцеральной аналгезии [17].
Широко обсуждаются возможности влияния на защитные факторы слизистой оболочки пищевода (простагландин Е2, эпидермальный фактор роста, трансформирующий фактор роста а) [41]. Изучаются также антагонисты гастриновых ССК2-рецепторов, ингибирующих гастрин-опосредованную кислотопродукцию: наиболее известный препарат этой группы итриглумид проходит клинические испытания [5, 41]. В перспективе разработка антисекреторпых препаратов, эффект которых опосредован через молекулу оксида азота. Большое значение придается внедрению в практику агентов, связывающих компоненты желчи [5, 41].
Заключение
Таким образом, в терапии ГЭРБ остается еще много нерешенных задач и вопросов. Усилия ученых направлены на разработку новых все более эффективных препаратов, в то время как лечащие врачи должны сконцентрировать свое внимание на правильном и рациональном использовании уже имеющегося арсенала лекарственных средств и по возможности на выявлении причин отсутствия ответа на терапию у каждого пациента с сохраняющимися жалобами.
Список литературы
- Буеверов О.А., Лапина Т.Л. Дуоденогастроэзофагеальный рефлюкс как причина рефлюкс-эзофагита // Фарматека. - 2006. - № 1. - С. 22-27.
- Ивашкин В.Л., Трухманов А.С. Современный подход к терапии гастроэзофагеальной рефлюксной болезни во врачебной практике // Рус. мед. журн. — 2003. - Т. 11, № 2. - С. 43-48.
- Маев И.В., Трухманов А.С. Лекарственная терапия неэрозивной рефлюксной болезни // Рус. мед. журн. - 2004. - Т. 12, № 24. - С. 1402-1409.3.
- Трухманов А.С. Гастроэзофагеальная рефлюксная болезнь: клинические варианты, прогноз, лечение: Автореф. ... д-ра мед. наук. — М., 2008. — 41 с.
- Шептулин А.А. Современные возможности и перспективы лечения резистентных форм гастроэзофагеальной рефлюксной болезни // Рос. журн. гастроэнтерол. гепатол. колопроктол. — 2010. — Т. 20, № 6. — С. 81 — 85.
- Arvanitakis С, Nikopoulos A., Theoharidis A. et al. Cisapride and ranitidine in the treatment of gastro-esophageal reflux disease — a comparative randomized double-blind trial // Aliment. Pharmacol. Ther. — 1993. - Vol. 7, N 6. - P. 635-641.
- Barrison A.F., Jarbe L.A., Weinberg M.D. et al. Patterns of proton pump inhibitors in clinical practice // Am. J. Med. - 2001. - Vol. 111. - P. 469-473.
- Bell TV./., Burget D., Howden C.W. et al. Appropriate acid suppression for the management of gastroesophageal reflux disease // Digestion. — 1992. — Vol. 51 (suppl. 1). - P. 59-67.
- Carlsson R., Dent J., Watts R. et al. Gastroesophageal reflux disease in primary care: an international study of different treatment strategies with omeprazole. International GORD Study Group // Eur. J. Gastroenterol. Hepatol. - 1998. - Vol. 10. - P. 119-124.
- Crawley J.A., Schmitt CM. How satisfied are chronic heartburn sufferers with their prescription medications? Results of the Patient Unmet Needs Study // J. Clin. Outcomes Manag. - 2000. - Vol. 7. - P. 29-34.
- Dean B.B., Gano A.D. Jr., Knight K. et al. Effectiveness of proton pump inhibitors in nonerosive reflux disease // Clin. Gastroenterol. Hepatol. - 2004. - Vol. 2. - P. 656-664.
- DeVault K.R., Castell D.O. Updated guidelines for the diagnosis and treatment of gastroesophageal reflux disease // Am. J. Gastroenterol. - 2005. - Vol. 100. - P. 190-200.
- Drossman D. Rome III: The functional gastrointestinal disorders. — 3rd ed. — McLean, VA: Degnon Associates, Inc., 2006. - P. 369-418.
- Fass R. Erosive esophagitis and nonerosive reflux disease (NERD): comparison of epidemiologic, physiologic, and therapeutic characteristics // J. Clin. Gastroenterol. - 2007. - Vol. 41. - P. 131-137.
- Fass R., Murthy U., Hayden C.W. et al. Omeprazole 40 mg once a day is equally effective as lansoprazole 30 mg twice a day in symptom control of patients with gas-troesophageal reflux disease (GERD) who are resistant to conventional-dose lansoprazole therapy — a prospective, randomized, multi-centre study // Aliment. Pharmacol. Ther. - 2000. - Vol. 14. - P. 1595-603.
- Fass R., Shapiro M., Dekel R. et a]. Systematic review: proton pump inhibitor failure in gastroesophageal reflux disease —where next? // Aliment. Pharmacol. Ther. - 2005. - Vol. 22. - P. 79-94.
- Fass R., Sifrim D. Management of heartburn not responding to proton pump inhibitors // Gut. — 2009. — Vol. 58. - P. 295-309.
- Frieling T. Anti reflux therapy — more than acid reduction // Internist (Berl). - 2004. - Vol. 45. - P. 1364-1369.
- Furuta Т., Shirai N., Watanabe F, et al. Effect of cyto-chrome P4502C19 genotypic differences on cure rates for gastroesophageal reflux disease by lansoprasole // Clin. Pharmacol. Ther. - 2002. - Vol. 72. - P. 453-460.
- Galmiche J.P., Barthelemy P., Hamelin B. Treating the symptoms of gastroesophageal reflux disease: a double-blind comparison of omeprazole and cisapride // Aliment. Pharmacol. Ther. - 1997. - Vol. 11, N 4. - P. 765-773.
- Gunaratnam N.T., Jessup T.P., Inadomi J. et al. Suboptimal proton pump inhibitor dosing is prevalent in patients with poorly controlled gastroesophageal reflux disease // Aliment. Pharmacol. Ther. — 2006. — Vol. 23. - P. 1473-1477.
- Guslandi M., Testoni P.A., Passaretti S. et al. Ranitidine vs metoclopramide in the medical treatment of reflux esophagitis // Hepatogastroenterology. — 1983. - Vol. 30, N 3. - P. 96-98.
- Handa M., Mine K., Yamamoto H. et al. Antidepressant treatment of patients with diffuse esophageal spasm: a psychosomatic approach // J. Clin. Gastroenterol. - 1999. - Vol. 28. - P. 228-232.
- Hatlebakk J.G., Katz P.O., Camacho-Lobato L. et al. Proton pump inhibitors: better acid suppression when taken before a meal than without a meal // Aliment. Pharmacol. Ther. - 2000. - Vol. 14. - P. 1267-1272.
- Hershcovici Т., Fass R. Nonerosive Reflux Disease (NERD) - An Update // J. Neurogastroenterol. Motil. - 2010. - Vol. 16, N 1. - P. 8-21, 39.
- Hungin A.P.S., Rubin G., O'Flanagan H. Factors influencing compliance in long-term proton pump inhibitor therapy in genera] practice // Br. J. Gen. Pract. — 1999. - Vol. 49. - P. 463-464.
- Inadomi J.M., Mclntyre L., Bernard L. et al. Step-down from multiple- to single-dose proton pump inhibitors (PPIs): a prospective study of patients with heartburn or acid regurgitation completely relieved with PPIs // Am. J. Gastroenterol. - 2003. - Vol. 98. - P. 1940-1944.
- Mima H., Minoo Т., Hojo M. et al. Oesophageal hypersensitivity in Japanese patients with non-erosive gastroesophageal reflux diseases // Aliment. Pharmacol. Ther. - 2004. - Vol. 20 (suppl. 1). - P. 112-117.
- Modlin, Hunt, Malfertheiner et al. Diagnosis and management of non-erosive reflux disease —The Vevey NERD Consensus Group // Digestion. - 2009. - Vol. 80. - P. 74-88.
- Nagahara A., Mima H., Minoo T. et al. Increased esophageal sensitivityto acid and saline in patients with nonerosive gastroesophageal reflux disease // J. Clin. Gastroenterol. - 2006. - Vol. 40. - P. 891-895.
- Orr W.C. Reflux events and sleep: are we vulnerable? // Curr. Gastroenterol. Rep. - 2006. - Vol. 8. - P. 202-207.
- Pazzi P. et al. Bile reflux gastritis in patients without prior gastric surgery: therapeutic effects of ursodeoxycholic acid // Curr. Ther. Res. - 1989. - Vol. 45. - P. 476-487.
- Peghini P.L., Katz P.O., Bracy N.A., Castell D.O. Nocturnal recovery of gastric acid secretion with twice-daily dosing of proton pump inhibitors // Am. J. Gastroenterol. - 1998. - Vol. 93. - P. 763-767.
- Pezanoski J., Guanaratnam N., Cowen M. Correct and incorrect dosing of proton pump inhibitors and its impact on GERD symptoms // Gastroenterology. — 2003. -Vol. 124 (suppl.). - P. 128.
- Ramirez В., Richter J.E. Review article: promotility drugs in the treatment of gastro-oesophageal reflux disease // Aliment. Pharmacol. Ther. - 1993. - Vol. 7, N 1. - P. 5-20.
- Reddy H., Staahl C, Arendt-Nielsen L. et al. Sensory and biomechanical properties of the esophagus in nonerosive reflux disease // Scand. J. Gastroenterol. — 2007. - Vol. 42. - P. 432-440.
- Tack J., Koek G., Demedts I. et al. Gastroesophageal reflux disease poorly responsive to single-dose proton pump inhibitors in patients without Barrett's esophagus: acid reflux, bile reflux, or both? // Am. J. Gastroenterol. - 2004. - Vol. 99. - P. 981-989.
- The Gallup Organization. The 2000 Gallup Study of Consumers' Use of Stomach Relief Products. — Princeton: Gallup Organization, 2000.
- Trimble K.C., Pryde A., Heading R.C. Lowered esophageal sensory thresholds in patients with symptomatic but not excess gastroesophageal reflux: evidence for a spectrum of visceral sensitivity in GORD // Gut. - 1995. - Vol. 37. - P. 7-12.
- Tutuian R., Katz P.O., Castell D.O. Nocturnal acid breakththrough, drugs and bugs // Eur. J. Gastroenterol. Hepatol. - 2004. - Vol. 16. - P. 441-463.
- Wolfe M.M., Lowe R.C. Investing in the Future of GERD // J. Clin. Gastroenterol. - 2007. - Vol. 41. - P. 209.
- Yuan Y., Hunt H. Evolving issues in the management of reflux disease? // Curr. Opin. Gastroenterol. — 2009. -Vol. 25, N 4. - P. 342-351.
- Yuan Y., Hunt R.H. Intragastric acid suppressing effect of proton pump inhibitors twice daily at steady state in healthy volunteers: evidence of an unmet need? // Am. J. Gastroenterol. - 2008. - Vol. 103 (suppl 1). - P. 50. Abstract #128.
- Yuan Y., Hunt R.H. Intragastric pH holding time pH <3 at steady state in healthy volunteers (HV) after once daily PPIs: a predictor for low erosive esophagitis (ЕЕ) healing rates? // Gastroenterology. — 2009. — Vol. 136 (suppl.). Abstract #M1900.
- Yuan Y., Vinh В., Hunt R.H. Nonhealed rate of moderate-severe (LA Classification Grade С and D) erosive esophagitis after 4—8 weeks proton pump inhibitors (PPIs): evidence of an unmet need // Gastroenterology. - 2009. - Vol. 136 (suppl.). Abstract #M1893.